
Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Smegenų astrocitomos diagnozė
Medicinos ekspertas
Paskutinį kartą peržiūrėta: 04.07.2025
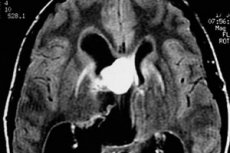
Laiku diagnozuoti ir veiksmingai gydyti smegenų auglius sudėtinga dėl vėlyvo pacientų kreipimosi pagalbos. Kiek daug žmonių skuba pas gydytoją su galvos skausmu, ypač jei simptomas pasirodė ne taip seniai? O kai prie galvos skausmo prisijungia vėmimas, auglys dažnai jau būna gerokai padidėjęs, ypač jei tai piktybinis navikas. Esant mažam auglio dydžiui, nuolatinių simptomų gali visai nebūti.
Ankstyvosiose stadijose smegenų liga gali būti aptikta atsitiktinai atliekant tomogramą ar rentgeno tyrimą. Tačiau tokiam tyrimui taip pat reikia svarių priežasčių.
Nepriklausomai nuo to, ar pacientas atvyko į konsultaciją su nusiskundimais, ar navikas buvo aptiktas apžiūros metu, gydytojas domėsis esamais simptomais. Pirmiausia įvertinama neurologinė būklė. Tai apima tokių simptomų kaip galvos skausmas, pykinimas, vėmimas, galvos svaigimas, traukuliai buvimą. Gydytojas taip pat tiria bendrų smegenų simptomų, tokių kaip greitas nuovargis, sumažėję kognityviniai gebėjimai, buvimą, taip pat vietinius simptomus, kurie gali kisti priklausomai nuo naviko vietos, ir atlieka preliminarų intrakranijinės hipertenzijos laipsnio įvertinimą (akių dugno tyrimą).
Klinikinis tyrimas
Fizinės apžiūros metu bendra somatinė būklė įvertinama pagal Karnovskio arba ECOG skalę [ 1 ]. Tai asmens gebėjimo gyventi normalų aktyvų gyvenimą, pasirūpinti savimi be pašalinės pagalbos, medicininės priežiūros poreikio įvertinimas, kuris taip pat naudojamas gydant vėžiu sergančius pacientus. Pasak Karnovskio, 0–10 balų rodiklis rodo, kad asmuo miršta arba jau miręs, 20–40 balų – asmuo turi būti hospitalizuotas, 50–70 balų – paciento nedarbingumą ir galimą medicininės priežiūros poreikį, 80–100 balų – normalų aktyvumą su įvairaus sunkumo ligos simptomais.
Jei pacientas paguldomas į medicinos įstaigą sunkios būklės, sąmonė vertinama naudojant Glazgo skalę. Vertinami trys pagrindiniai požymiai: akių atmerkimas, kalbos aktyvumas ir motorinė reakcija. Rezultatas nustatomas pagal taškų sumą. Didžiausias taškų skaičius (15) rodo aiškią sąmonę, 4–8 taškai yra rodikliai, atitinkantys komą, o 3 taškai rodo smegenų žievės mirtį.
Testai
Įprastiniai tyrimai, kurie skiriami labiau bendrai paciento kūno būklei ir gretutinių ligų buvimui įvertinti, navikų nerodo. Klinikinių ir biocheminių kraujo tyrimų pokyčiai nėra specifiniai, tačiau jie bus naudojami kaip vadovas skiriant gydymą. Papildomai gali būti paskirti šie tyrimai (bendras šlapimo tyrimas, ŽIV antikūnų tyrimas, Vasermano reakcija, hepatito B ir C žymenų nustatymas, naviko antigenas). Kadangi naviko gydymas paprastai susijęs su chirurgine operacija, kuriai gali prireikti kraujo perpylimo, kraujo grupės ir Rh faktoriaus analizė laikoma privaloma. Gliomų molekulinė diagnostika taip pat vis dažniau naudojama įprastinėje klinikinėje praktikoje [ 2 ], [ 3 ], [ 4 ]. Taip pat pradėtas bandomasis ankstyvos smegenų astrocitomų patikros naudojant MRT skenavimą projektas [ 5 ].
Biopsijos metu paimto naviko mėginio histologinis tyrimas laikomas privalomu. Tačiau problema ta, kad ne visur įmanoma paimti tokio mėginio be operacijos. Dažniausiai po naviko pašalinimo tiriamas nedidelis jo plotas. Nors šiuolaikinė medicina šiandien neturi naujų minimaliai invazinės biopsijos metodų (pavyzdžiui, stereotaksinės biopsijos, atliekamos dviem būdais), kurie naudojami remiantis instrumentinių tyrimų rezultatais. [ 6 ]
Instrumentinė diagnostika
Instrumentinė smegenų auglių diagnostika apima:
- Smegenų magnetinio rezonanso tomografija (MRT) arba kompiuterinė tomografija (KT). Pirmenybė teikiama MRT, kuris atliekamas 3 projekcijose ir 3 režimais su kontrastine medžiaga ir be jos. Jei MRT neįmanoma, atliekama kompiuterinė tomografija su kontrastine medžiaga. [7 ]
- Papildomos MRT galimybės:
- Difuzinis MRT, kuris nustato kiekybinius vandens molekulių difuzijos smegenų audinyje rodiklius, dėl kurių galima įvertinti organų audinių aprūpinimą krauju, smegenų edemos buvimą ir degeneracinius procesus jame.
- Smegenų moperfuzija, leidžianti įvertinti smegenų kraujotakos ypatybes ir diferencijuoti įvairias patologijas. [ 8 ]
- MRT spektroskopija padeda įvertinti medžiagų apykaitos procesus smegenyse ir nustato tikslias naviko ribas.
- Papildomi tyrimai:
- Pozitronų emisijos tomografija (PET) yra novatoriškas metodas, leidžiantis aptikti naviką beveik pačioje pradžioje. Jis gali aptikti net ir mažiausius navikus. Jis taip pat naudojamas pasikartojančių glijos navikų diferencinei diagnostikai. [ 9 ], [ 10 ]
- Tiesioginė arba KT angiografija yra smegenų kraujagyslių tyrimas, kuris skiriamas, jei preliminarūs tyrimai parodė gausų kraujo tiekimą į naviką. Angiografija taip pat leidžia nustatyti smegenų kraujagyslių pažeidimo mastą.
- Rentgeno nuotrauka. Tai nėra patikimiausias naviko procesų diagnozavimo metodas, tačiau stuburo rentgeno nuotrauka gali būti atspirties taškas vėlesniems KT ir MRT tyrimams, jei gydytojas pastebi įtartiną sritį paveikslėlyje.
Papildomi paciento sveikatos būklės vertinimo metodai gali būti elektrokardiograma, elektroencefalograma, ultragarsas, organų rentgenografija, broncho- ir gastroduodenoskopija (esant gretutinėms ligoms), t. y. kalbame apie visapusišką paciento tyrimą, kuris turi įtakos naviko gydymo protokolo pasirinkimui.
Instrumentinį tyrimą rekomenduojama atlikti ne tik ligos diagnostikos etape, bet ir pooperaciniu laikotarpiu, siekiant įvertinti operacijos kokybę ir galimų komplikacijų prognozę. Esant difuziniams navikams, neturintiems aiškios lokalizacijos, taip pat giliems navikams, gydytojas veikia praktiškai lietimu. Vėlesnė kompiuterinė tomografija, kuri yra pooperacinės diagnostikos standartas, ir rekomenduojamas MRT su kontrastine medžiaga ir be jos turėtų būti atliekami per pirmąsias 3 dienas po operacijos.
Astrocitomų diferencinė diagnozė
Pirminę smegenų astrocitomos diagnostiką apsunkina tai, kad pagrindiniai patologijos simptomai būdingi ir kitų etiologijų navikams, kai kurioms organinėms smegenų ligoms ir net somatinėms ligoms. Tik atlikus išsamią ir išsamią diferencinę diagnostiką galima nustatyti tikslią simptomų priežastį. [ 11 ]
Gerybinė mazgelinė astrocitoma MRT dažniausiai atrodo kaip homogeninis darinys su aiškiomis ribomis (heterogeniškumą galima paaiškinti kalcifikacijų ir mažų cistų buvimu). Priešingai, tokie navikai yra sustiprėję 40% atvejų (tai labiau būdinga gerybinėms gemstocitinėms astrocitomoms), o anaplastinės astrocitomos formos atveju sustiprėjimas visada yra akivaizdus.
Difuzinės astrocitomos paveikslėlyje atrodo kaip neryškios dėmės be aiškiai matomų ribų. Kai tokie navikai tampa piktybiniai, pakinta jų struktūra ir atsiranda būdingas heterogeniškumas.
Skirtumą tarp pilocitinės astrocitomos ir kitų jos mazgelinių atmainų nuo glioblastomos ir anaplazinės astrocitomos galima nustatyti pagal šiuos požymius: aiškių naviko ribų ir kontūrų buvimą pirmuoju atveju, santykinai lėtą naviko augimą, ląstelių polimorfizmo, granulių nebuvimą, mažesnę naviko masę ir daugiau ar mažiau vienodą patologinio pažeidimo spalvą MRT tyrime [ 12 ].
Pagrindinis skirtumas tarp difuzinių astrocitomų ir vietinių navikų (mazginių, židininių) yra aiškių naviko ribų nebuvimas. Žemą naviko piktybiškumo laipsnį rodo lyginamasis naviko vidinių struktūrų homogeniškumas, nekrozės židinių nebuvimas.
Anaplazinė astrocitoma yra žemo laipsnio difuzinių astrocitomų ir agresyvių glioblastomų hibridas. Nuo įprastų difuzinių astrocitomų ji skiriasi savo ląstelių polimorfizmu (įvairių formų, dydžių ir matmenų ląstelių buvimu navike) ir mitoziniu aktyvumu, t. y. ląstelių, patiriančių mitozę, skaičiumi. Mitozė yra keturių etapų visų organizmo ląstelių, išskyrus gemalo ląsteles, dalijimosi procesas. [ 13 ]
Anaplastinę astrocitomą nuo glioblastomų skiria du veiksniai: nekrozinių židinių nebuvimas ir kraujagyslių proliferacijos požymiai. Dalijasi tik glijos ląstelės. Šio naviko pavojus yra spartus jo augimas ir sunkumai nustatant lokalizacijos ribas. Glioblastoma ne tik auga itin greitai (per kelias savaites ir mėnesius), bet ir sukelia smegenų ląstelių žūtį, galvos kraujagyslių pokyčius, visiškai sutrikdo organo veiklą, o tai lemia paciento mirtį net ir gydymo atveju.
Didelės viltys diferencinės diagnostikos srityje dedamos į smegenų MRT [ 14 ]. Atsižvelgiama į daugelį veiksnių:
- dažnis (glialiniai navikai aptinkami 1/3 pacientų, iš kurių beveik pusė yra įvairių lokalizacijų astrocitomos),
- paciento amžius (vaikams dažniau diagnozuojamos mažai piktybinės astrocitomos, rečiau – anaplastinis naviko variantas; suaugusiesiems ir vyresnio amžiaus žmonėms, priešingai, dažniau pasitaiko apaplastinė astrocitoma ir glioblastoma, turinti didelę tikimybę išsigimti į vėžį),
- naviko lokalizacija (vaikams dažniausiai pažeidžiamos smegenėlių ir smegenų kamieno struktūros, rečiau navikas išsivysto regos nervo ir chiasmos srityje, suaugusiesiems navikai dažniausiai susidaro smegenų pusrutulių šerdyje ir smegenų žievėje),
- plitimo tipas (glioblastomų ir mažai diferencijuotų astrocitomų atveju proceso plitimas į antrąjį smegenų pusrutulį laikomas būdingu).
- židinių skaičius (daug židinių būdingi piktybiniams navikams su metastazėmis; kartais glioblastoma pasireiškia tokiu būdu),
- Vidinė naviko struktūra:
- 20 % astrocitomų būdingas kalcifikacijų buvimas navike, o oligodendroglijų navikai kalcifikacijų turi beveik 90 % atvejų (geriau nustatoma kompiuterine tomografija).
- Glioblastomų ir navikų su metastazėmis būdingas bruožas yra struktūros heterogeniškumas, nustatomas MRT.
- reakcija į kontrastą (gerybinės astrocitomos, skirtingai nei piktybinės, nelinkusios kaupti kontrasto),
- Difuzinis MRT leidžia diferencijuoti navikinį procesą smegenyse nuo absceso, epidermoidinės cistos ar insulto pagal signalo stiprumą (navikų atveju jis silpnesnis) [ 15 ]. Insulto metu stebima būdinga pleišto formos dėmė.
Biopsija padeda atskirti infekcinį procesą smegenyse nuo neoplastinio (navikinio) proceso ir nustatyti naviko ląstelių tipą. Jei atvira operacija neįmanoma arba navikas yra giliai, naudojama minimaliai invazinė stereotaksinė biopsija, kuri padeda neatveriant kaukolės pasakyti, koks pavojingas navikas piktybiškumo požiūriu.

