
Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Stemplės leukoplakija
Medicinos ekspertas
Paskutinį kartą peržiūrėta: 04.07.2025
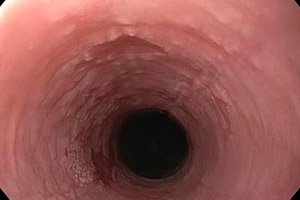
Jei viršutinio virškinamojo trakto gleivinės epitelio sluoksnis pradeda intensyviai keratinizuotis, kalbame apie stemplės leukoplakijos vystymąsi. Pradinėje ligos stadijoje susidaro tanki apnaša, kurią galima pašalinti ir kuri praktiškai nelydima uždegiminio proceso požymių. Laikui bėgant, ant skruostų, liežuvio ir burnos ertmėje atsiranda destruktyvių gleivinės pokyčių. Negydant yra didelė piktybinio proceso išsivystymo rizika. [ 1 ]
Epidemiologija
Jei atsižvelgsime į bendrą pacientų, besikreipiančių dėl stemplės leukoplakijos, statistiką, liga dažniausiai pasireiškia 30–70 metų pacientams, dažniau vyrams (daugiau nei 4% vyrų, palyginti su 2% moterų).
Šimtui pacientų, kuriems diagnozuota leukoplakija, gali būti iki 6 % ikivėžinių patologijų ir iki 5 % ankstyvos vėžio stadijos. Kalbame daugiausia apie pacientus, sergančius karpine ir eroziniu-opiniu stemplės leukoplakijos tipu: tokiems pacientams ikivėžinė būklė gali būti perkvalifikuota kaip invazinis plokščialąstelinis karcinomos procesas.
Pradinė arba auganti stemplės gleivinės karcinoma dėl intensyvios keratinizacijos kartais panaši į leukoplakiją. Atsižvelgiant į tai, bet kuris asmuo, įtariantis šią ligą, siunčiamas histologiniams ir kitiems tyrimams, kad būtų laiku diagnozuota ikivėžinė ar piktybinė būklė.
Verta paminėti, kad stemplės leukoplakija yra itin reta patologija, palyginti su burnos ertmės leukoplakija. Galima sakyti, kad šios dvi ligos dažnai nustatomos dėl klinikinių apraiškų bendrumo. Kai kuriose šalyse, siekiant tiksliau suformuluoti diagnozę, terminas „stemplės leukoplakija“ pakeičiamas terminu „stemplės epidermoidinė metaplazija“.
Priežastys stemplės leukoplakija
Ekspertai dar nenustatė tikslios stemplės leukoplakijos išsivystymo etiologijos. Tačiau jau galima užtikrintai teigti, kad patologija atsiranda daugiausia veikiant išoriniams žalingiems veiksniams – ypač terminiam, mechaniniam ar cheminiam dirginimui. Ligos riziką žymiai padidina kelių tokių veiksnių vienu metu įtaka. Pavyzdžiui, stemplės ir burnos ertmės leukoplakija dažnai nustatoma „piktavališkiems“ rūkantiems: jų gleivinė reguliariai patiria tiek terminį, tiek cheminį nikotino dervų ir cigarečių dūmų poveikį. [ 2 ]
Jei atidžiau panagrinėsime, stemplės leukoplakijos atsiradimą gali lemti šios priežastys:
- neurodistrofiniai sutrikimai, veikiantys gleivinius audinius;
- lėtiniai odos ir gleivinių uždegiminiai procesai, virškinimo sistema;
- genetinis polinkis (vadinamoji „šeimyninė“ diskeratozė);
- vitamino A hipovitaminozė;
- gleivinių audinių involiucija;
- hormoniniai sutrikimai, ilgalaikis ar sunkus hormonų disbalansas;
- infekciniai burnos ertmės ir virškinamojo trakto pažeidimai;
- žalingas profesinis poveikis, įskaitant lėtines profesines ligas;
- rūkymas, piktnaudžiavimas alkoholiu;
- valgyti per daug karšto maisto, per daug aštrių prieskonių ir prieskonių;
- sistemingas sauso maisto vartojimas, reguliarus šiurkštaus, sauso maisto vartojimas;
- dantų ligos, dantų implantų buvimas;
- dantų problemos arba trūkstami dantys, dėl kurių negalite tinkamai kramtyti maisto;
- patologiškai susilpnėjęs imunitetas.
Rizikos veiksniai
Vyresni nei 30 metų žmonės gali būti laikomi stemplės leukoplakijos rizikos grupe. Vaikystėje patologija pasireiškia daug rečiau.
Ekspertai nustato keletą veiksnių, kurie gali prisidėti prie šios ligos atsiradimo:
- virusinės ligos, virusinių infekcijų nešiojimas (ypač herpeso virusas ir kt.);
- infekcinės ir uždegiminės patologijos, ypač tos, kurios yra ilgos arba lėtinės;
- reguliarūs mechaniniai, cheminiai ar terminiai sužalojimai (dažnos kartojamos gastroduodenoskopijos procedūros, per rupaus sauso ar karšto maisto vartojimas, agresyvių skysčių vartojimas – pavyzdžiui, stiprus alkoholis ir kt.);
- sistemingas rūkymas;
- reguliarus vėmimo sukėlimas (pavyzdžiui, esant valgymo sutrikimams);
- profesinis žalingas poveikis ir patologijos (cheminių garų, dulkių įkvėpimas, darbas su rūgštimis ir šarmais);
- sutrikęs vitaminų įsisavinimas, nepakankamas vitaminų patekimas į organizmą;
- staigus ar stiprus imuninės sistemos susilpnėjimas (ypač pacientams, sergantiems ŽIV ir kitomis imunodeficito sąlygomis);
- paveldimas veiksnys (panašios patologijos buvimas artimuose giminaičiuose).
Be tiesioginių stemplės leukoplakijos priežasčių, gydytojai pabrėžia ypatingą rizikos veiksnių, susijusių su genetiniu polinkiu, individualiomis savybėmis ir paciento gyvenimo būdu, reikšmę. Savalaikis šių veiksnių koregavimas arba pašalinimas gali tapti veiksmingu žingsniu užkertant kelią šiai patologijai: sistemingos konsultacijos su terapeutu ar gastroenterologu padeda pacientams ne tik daugiau sužinoti apie savo sveikatą, bet ir kuo anksčiau nustatyti patologiją. Prireikus gydytojas nedelsdamas paskirs tinkamas diagnostines procedūras ir atliks tikslinį gydymą. [ 3 ]
Pathogenesis
Stemplės leukoplakijos patologinių židinių susidarymą įtakoja įvairūs etiologiniai veiksniai, kurie neigiamai veikia gleivinius audinius ir visą organizmą. Tačiau ligos patogenezinis mechanizmas nebuvo nuodugniai ištirtas: interferonų ir kitų imuninių mediatorių dalyvavimas patogenezėje neįrodo leukoplakijos išsivystymo specifiškumo.
Tikėtina, kad veikiant tam tikriems dirgikliams sutrinka epitelio audiniui būdingo adhezinio baltymo raiška. Dėl to padidėja epitelio ląstelių tarpląstelinė sąveika, kuri aktyvina ląstelių hiperdiferenciacijos procesus.
Iš to išplaukia, kad vyksta per didelis keratinizavimas, fiziologiškai nenormalus, o tuo pačiu metu ląstelių „brandumas“ didėja slopinant apoptozę. Dėl šių procesų keratinizuotos „ilgaamžės“ ląstelės, „susietos“ viena su kita, nenušveičiamos ir susidaro tankūs hiperkeratoziniai sluoksniai. [ 4 ]
Laikui bėgant, dėl įvairių išorinių poveikių audiniuose atsiranda destruktyvių pokyčių, dėl kurių padidėja ląstelių proliferacija baziniame sluoksnyje. Pažymėtina, kad visi minėti procesai vyksta neaktyvuojant imuninio reaktyvumo, kuris būdingas leukoplakijai. Atsižvelgiant į tai, patologijos gydymas turėtų būti pagrįstas tarpląstelinės sąveikos normalizavimu.
Simptomai stemplės leukoplakija
Daugeliui pacientų stemplės leukoplakija lydi reikšmingą gyvenimo kokybės sumažėjimą, o ligos piktybiškumo rizika neigiamai veikia bendrą pacientų psichologinę būklę.
Pagrindiniai stemplės leukoplakijos tipai yra šie:
- plokščia arba paprasta stemplės leukoplakija;
- karpų tipo liga;
- erozinis-opinis tipas;
- minkšta leukoplakija.
Dažniausia yra paprastoji leukoplakija. Išorinio tyrimo metu paprastai neįmanoma aptikti jokių patologinių anomalijų. Palpuojant netoliese esančių limfmazgių padidėjimą nepastebima. Gerklės tyrimo metu gydytojas atkreipia dėmesį į gleivinę, kuri paprastai turėtų būti pakankamai drėgna, blizgi ir šviesiai rausvos spalvos. Kai stemplės leukoplakija išplinta į ryklę ir burnos ertmę, susidaro ribotos šviesios dėmės, turinčios aiškią konfigūraciją, be iškilimų (balkšvos plėvelės, kurios negalima atskirti). Dažnai keratozės zonos plinta toliau – į vidinį skruostų, lūpų paviršių. Svarbu: balkšvos dėmės negalima pašalinti net jėga.
Karpinė stemplės leukoplakija gali išsivystyti iš paprastos (plokščios) patologijos. Pacientai skundžiasi deginimo pojūčiu už krūtinkaulio, nuolatiniu dirginimu ar sausumu gerklėje, diskomfortu ryjant maistą (ypač valgant sausą). Skausmo ar kitų simptomų nejaučiama. Pacientų apžiūros metu nustatomi žalingi įpročiai (rūkymas, piktnaudžiavimas alkoholiu), gretutinės virškinimo, endokrininės ar širdies ir kraujagyslių sistemos ligos.
Verrucinė leukoplakija gali pasireikšti dviem variantais:
- stemplės plokštelinė leukoplakija (lydima baltų apnašų tipo pažeidimų susidarymo);
- stemplės karpos leukoplakija (tankūs dariniai, panašūs į karpas),
Tokius gleivinės pokyčius galima pastebėti tik atliekant endoskopiją arba kai procesas plinta į liežuvio nugarėlę ir jos šoninius paviršius, į burnos ertmę, alveolinę ataugą ir gomurį.
Plokštelės variante patologiniai židiniai yra riboti, šiek tiek išsikiša virš gleivinės paviršiaus ir jiems būdinga netaisyklinga konfigūracija bei aiškūs kontūrai.
Karpotuoju variantu virš gleivinės atsiranda tankus gumburėlis, ant kurio neįmanoma suformuoti raukšlės. Pakilimo spalva svyruoja nuo balkšvos iki tamsiai geltonos.
Erozinis stemplės leukoplakijos tipas pasižymi erozinių defektų ir įtrūkimų susidarymu, kurie yra paprastų arba karpinių patologijos variantų negydymo pasekmė. Dėl akivaizdaus audinių pažeidimo pacientas jaučia skausmą, deginimo pojūtį, suspaudimą ir spaudimą. Skausmas atsiranda po sąlyčio su absoliučiai bet kokiu dirgikliu – ypač valgant ir geriant. Galimas žaizdų kraujavimas.
Pirmieji stemplės leukoplakijos požymiai ne visiems žmonėms yra vienodi. Gana dažnai problema pasireiškia be akivaizdžių simptomų, nes ji gali egzistuoti nepastebimai daugelį metų.
Kitais atvejais leukoplakija pasireiškia tam tikrais diskomforto pojūčiais, pavyzdžiui, rijimo sunkumais, gerklės skausmu ir deginimo pojūčiu už krūtinkaulio ir kt. Tačiau šie požymiai paprastai pasireiškia gana vėlyvoje ligos stadijoje. [ 5 ]
Etapai
Stemplės ir burnos ertmės leukoplakijos stadijos nustatomos pagal ligos tipą:
- Pirmajame etape ant gleivinės atsiranda šviesių plėvelių, kurių negalima pašalinti tamponu. Kitų patologinių požymių paprastai nebūna. Gydymas šiame etape yra veiksmingiausias, nes pažeidžiamas tik poodinis stemplės sluoksnis.
- Antrajam etapui būdingas iškilusių gumbų atsiradimas, kurie gali plisti ir susilieti. Tuo pačiu metu gali būti pažeisti artimiausi limfmazgiai.
- Trečiajame etape gumburėlių srityje susidaro mikropažeidimai įtrūkimų ar erozijų pavidalu. Atsiranda papildomų skausmingų simptomų, tokių kaip skausmas, deginimas, kuriuos sukelia į žaizdas patekusios maisto ir gėrimų dalelės. Nuolatinio diskomforto fone sutrinka paciento psichoneurologinė būklė, atsiranda dirglumas ir nemiga. Galimas reikšmingas stemplės spindžio susiaurėjimas.
Klinikinis vaizdas viename ar kitame stemplės leukoplakijos etape gali pasireikšti tiek kompleksiškai, tiek atskirai, nes jis priklauso nuo daugelio veiksnių: kitų patologijų buvimo, individualių paciento savybių, ligos proceso paplitimo ir kt. Todėl, jei valgio metu ar po jo atsiranda diskomfortas, būtina profesionali konsultacija su atitinkamo profilio gydytoju - ypač gastroenterologu ar odontologu.
Formos
Šiuolaikinė Pasaulio sveikatos organizacijos pateikta klasifikacija leukoplakiją skirsto į homogeninę ir nevienalytę formas. Nehomogeninė forma taip pat skirstoma į eritroplakiją, mazginę, dėmėtąją ir karpuotą tipą.
Yra informacijos, kad kai kurie nevienalytės leukoplakijos atvejai kas antrame atvejyje yra epitelio displazija ir turi didelę piktybinių navikų riziką.
Yra ir kita klasifikacija, apimanti tokią sąvoką kaip „epitelinė ikivėžinė būklė“: ji apima eritroplakiją ir leukoplakiją. Pagal šį histologinį suskirstymą leukoplakija skirstoma į židininę epitelio hiperplaziją be ląstelių atipiškumo požymių, taip pat į lengvą, vidutinio sunkumo ir sunkią displaziją. Displazija, savo ruožtu, apibūdinama kaip plokščialąstelinė intraepitelinė displazija (turi tris sunkumo laipsnius).
Nurodyta klasifikacija naudojama patomorfologiniam aprašymui ir klinikinės diagnozės papildymui.
Komplikacijos ir pasekmės
Nesant būtino gydymo arba netinkamai gydant leukoplakiją, patologinis procesas auga, atsiranda audinių tankinimas, kuris vėliau gali išprovokuoti stemplės susiaurėjimą (nuolatinė liumeno stenozė). Tipiniai būklės pablogėjimo požymiai yra šie:
- užkimimo, švokštimo atsiradimas;
- nuolatinis kosulys be aiškios priežasties;
- nuolatinis svetimkūnio pojūtis gerklėje;
- skausmas, ypač bandant nuryti maistą.
Pacientui pradeda kilti sunkumų valgant, krenta svoris, jis tampa irzlus, sutrinka miegas, sumažėja darbingumas.
Tačiau sudėtingiausia ir pavojingiausia stemplės leukoplakijos pasekmė gali būti piktybinės etiologijos navikinis procesas. Dažniausiai komplikacija išsivysto karpinių ir erozinių-opinių ligos tipų fone. Skiriamos dvi stemplės vėžio formos:
- plokščialąstelinė karcinoma, kuri išsivysto iš stemplės epitelio ląstelių;
- adenokarcinoma, kuri atsiranda apatinėje stemplės dalyje.
Kiti piktybinių procesų tipai stemplėje yra gana reti.
Tačiau ankstyvoje vystymosi stadijoje leukoplakija gerai reaguoja į terapiją, kuri atliekama kartu su galimų dirginančių veiksnių, įskaitant blogus įpročius, pašalinimu.
Diagnostika stemplės leukoplakija
Bendra stemplės ligų diagnostika paprastai apima:
- anamnezės rinkimas;
- vizualinis patikrinimas (apžiūra);
- ezofagoskopija;
- elektrokardiografija (krūtinės skausmo diferencinei diagnostikai);
- Stemplės rentgeno tyrimas;
- ezofagomanometrija.
Tyrimai apima bendrus kraujo ir šlapimo tyrimus. Įtarus piktybinį naviką, gali būti atliekamas kraujo tyrimas naviko žymenims – medžiagoms, kurias sudaro naviko ląstelės ir išskiria į biologinius skysčius, nustatyti. Naviko žymenys dažniausiai randami pacientų, sergančių onkologinėmis patologijomis, kraujyje. [ 6 ]
Instrumentinė diagnostika visada veiksminga, kai naudojama kartu su kitais diagnostikos metodais. Pagrindinė procedūra laikoma endoskopiniu stemplės tyrimu: į jos ertmę įkišamas minkštas endoskopas, kurio pagalba atliekamas išsamus viso gleivinio audinio tyrimas, o prireikus netgi paimama biopsija – audinio gabalėlis histologinei analizei.
Endoskopinis vaizdas priklauso nuo stemplės leukoplakijos tipo:
- Plokščiojoje formoje epitelio ląstelėse stebima akantozė su proliferaciniais pokyčiais baziniame ir keteriniame sluoksniuose, taip pat displazija su parakeratozės dominavimu. Išoriškai tai pasireiškia ribotų balkšvų dėmių, kurios atrodo kaip klijuotos plėvelės, susidarymu.
- Karpotosios formos atveju, skirtingai nei plokščiosios, dominuoja hiperkeratozė. Stebimas tipiškas keterinio ir pamatinio sluoksnių ląstelių padidėjimas, esant nedidelei atipijai ir polimorfizmui. Po jais esančiose struktūrose plečiasi kapiliarų tinklas, yra židininės limfoidinės infiltracijos požymių, yra nedaug eozinofilų ir plazminių ląstelių. Gleivinėje aptinkami įvairių formų ir dydžių, suspausti, šviesios spalvos (plokštelių arba karpų pavidalo) iškilimai.
- Erozinės-opinės formos atveju nustatomi visi lėtinio uždegiminio proceso požymiai, susidaro histiocitinė-limfoidinė infiltracija. Defektyvaus epitelio sluoksnyje išsivysto intensyvi hiperkeratozė, atsiranda bazinio sluoksnio displazija, atsiranda išopėję židiniai. Po juo esantis audinys yra jautrus ląstelių infiltracijai. Endoskopinio tyrimo metu nustatomos erozijos ir (arba) įtrūkimai, kartais kraujavimas. Erozinių židinių skersmuo gali būti nuo vieno milimetro iki dviejų centimetrų. [ 7 ], [ 8 ]
Hiperplaziniai, parakeratoziniai, hiperkeratoziniai pokyčiai, padidėjęs mitozių skaičius, bazinio poliškumo sutrikimas, branduolio polimorfizmas, ląstelių keratinizacija, hiperchromatizmas ir kiti požymiai specialistų laikomi ikivėžine būkle. Pastebimas neteisingas triados santykis, įskaitant proliferacinį aktyvumą, ląstelių diferenciaciją ir biocheminius anaplazijos procesus. [ 9 ]
Diferencialinė diagnostika
Plokščiojo tipo leukoplakiją reikia diferencijuoti nuo tipinės plokščiosios kerpės eigos, kurioje randama būdinga morfologinė struktūra – simetriškas daugiakampių papulių susivienijimas. Vyraujanti patologinių elementų lokalizacija plokščiojoje kerpligėje yra retromolinė zona ir raudona lūpų sienelė.
Tipiškas leukoplakijos tipas skiriasi nuo ribotos hiperkeratozės, kai susidaro plokščia sritis, išklota tankiais žvyneliais ir apsupta plonu šviesiu iškilimu.
Verukozinis leukoplakijos tipas skiriasi nuo kandidozės. Šiai ligai būdingos balkšvai pilkšvos plėvelės, tvirtai „prilipusios“ prie gleivinės. Bandant priverstinai pašalinti plėvelę, atsiveria ryškiai kraujuojantis opos paviršius. Papildomai diagnostikai atliekama citologinė analizė.
Erozinis-opinis leukoplakijos tipas reikalauja diferenciacijos nuo panašaus tipo kerpių plokščiosios kerpės, kurioje patologinių pažeidimų kraštuose atsiranda mažų mazgelių (jie taip pat gali būti ant odos).
Be to, ligą reikia atskirti nuo antrinio sifilio, lėtinio mechaninio gleivinės pažeidimo ir refliuksinio ezofagito, stemplės cheminių ir terminių nudegimų apraiškų. Norint nustatyti šias patologijas, svarbu atsižvelgti į pažeidimų konfigūraciją, jų aukštį virš gleivinės paviršiaus, blizgesio buvimą, dalelių atsiskyrimą grandant ir foninių pokyčių buvimą.
Ne visada įmanoma diagnozę pagrįsti išoriniu tyrimu ir paciento anamnezės surinkimu. Nereikėtų pamiršti ir tokio patologijos varianto kaip idiopatinė stemplės leukoplakija, kuri išsivysto be jokios akivaizdžios priežasties. Šiuo atveju ypač svarbi diferencinė diagnostika.
Ne visi specialistai atkreipia dėmesį į poreikį atskirti tokias sąvokas kaip stemplės ir burnos ertmės leukoplakija: daugeliu atžvilgių šie terminai yra nukopijuoti. Histologiniame dekodavime toks pranešimo požymis kaip „stemplės leukoplakija“ gali visiškai nebūti: gydančiam gydytojui daug svarbiau žinoti histologinių procesų pobūdį, t. y. dėl kurių susidarė suspaudimo židiniai – dėl atrofijos, edemos, infiltracijos, vidurinės epitelio srities akantozės, stemplės plokščiojo epitelio audinio paviršinių sričių hiperkeratozės. Taip pat reikalinga informacija apie netipinių ląstelių buvimą, displaziją. Tam būtina taikyti išplėstinį pacientų tyrimo metodą.
Su kuo susisiekti?
Gydymas stemplės leukoplakija
Stemplės leukoplakija efektyviausiai gydoma chirurginiu būdu, naudojant skystą azotą, lazerį arba elektrinį koaguliatorių. Kriochirurgija laikoma optimaliausiu metodu, nes ji turi minimalią patologijos atsinaujinimo riziką.
Gydymo metu būtina taikyti visapusišką taktiką. Be patologinių židinių prideginimo, būtina atlikti antibiotikų terapijos kursą, taip pat pakankamai ilgą laiką laikytis griežtos dietos, visiškai neįtraukiant alkoholinių gėrimų, sunkiai virškinamų, aštrių, rūgščių patiekalų.
Apskritai stemplės leukoplakijos gydymo priemonės yra vietinės ir bendrosios.
Būtina veiksmingo vietinio poveikio sąlyga – žalingo veiksnio neutralizavimas. Pavyzdžiui, pacientas turi nustoti rūkyti ir gerti alkoholį. Jei to nepadarys, liga ne tik progresuos, bet ir žymiai padidės piktybinių navikų rizika. Kiti svarbūs punktai – visų burnos higienos taisyklių laikymasis, papildomos dezinfekavimo priemonės, vaistų vartojimas ir, jei reikia, chirurgo pagalba.
Specialistai taiko skirtingus terapinio poveikio metodus paveiktoms stemplės leukoplakijos vietovėms. Dažniausia ir prieinamiausia priemonė laikoma vitamino A aliejaus tirpalo aplikatoriaus užtepimu patologijos židiniuose, taip pat kombinuoto vaisto Aevit (vitaminų A ir E derinio) vartojimu viduje.
Radikalus gydymas skiriamas, jei stemplės leukoplakija pasiekė kritinę stadiją arba tais atvejais, kai vaistų vartojimas neturi reikiamo terapinio poveikio. [ 10 ]
Chirurginis gydymas apima pažeistų vietų pašalinimą skalpeliu, lazerio spinduliu (CO2 arba helio-neono), elektrokoaguliatoriumi, kriodestruktoriumi. Gali būti naudojami keli poveikio metodai. Tačiau toks gydymas turi trūkumų: susidaro randiniai pokyčiai, deformuojasi audiniai, sutrinka stemplės funkcinis pajėgumas. Audinių atsigavimas paprastai būna ilgas, vidutinis epitelizacijos laikotarpis yra apie 2 mėnesius. Operuotose vietose išsivysto serozinė edema, susidaro šlapias šašas, sulėtėja ląstelių aktyvumas, baltymų ir angliavandenių apykaitos procesai. Visa tai tiesiogiai veikia regeneracijos laikotarpio trukmę. Kitas svarbus dalykas: net chirurginė intervencija negarantuoja recidyvų nebuvimo ir nesumažina piktybinio naviko išsivystymo tikimybės. [ 11 ]
Taip pat naudojami kiti radikalūs metodai, ypač žemo dažnio ultragarsas, fotodinaminis gydymas, pagrįstas selektyviu pakeistų audinių sunaikinimu, stimuliuojant šviesai jautrius elementus.
Būtina atsižvelgti į tai, kad chirurginio gydymo galimybės yra ribotos: visų pirma, tai susiję su prieigos prie stemplės ypatumais, intervencijos trauma ir kt. [ 12 ]
Stemplės leukoplakijos gydymas vaistais
Vidiniam vartojimui skiriamas retinolis, tokoferolis aliejaus tirpalų pavidalu ir B grupės vitaminai (ypač riboflavinas, po 0,25 g du kartus per dieną mėnesį).
Galima naudoti bendruosius tonikus, biogeninius stimuliatorius ir keratoplastinius agentus.
Aevit |
Vartoti ilgą laiką, apie 1,5 mėnesio, po 1 kapsulę per dieną. Gydymo kursą kartoti – po 3 mėnesių. Galimas šalutinis poveikis: nuovargis, miego sutrikimai, apetito praradimas. |
Plazmolis |
Švirkščiama po oda po 1 ml kasdien arba kas antrą dieną. Vienam gydymo kursui reikia 10 injekcijų. Kai kuriems pacientams gali pasireikšti padidėjusio jautrumo reakcijos į vaistą (niežulys, bėrimas, padidėjusi kūno temperatūra). |
Longidaza |
Švirkščiama po oda arba į raumenis po 3 tūkst. TV. Kurso metu reikia nuo penkių iki 25 injekcijų. Intervalas tarp injekcijų yra 3–10 dienų. Pakartotinis kursas galimas po 2–3 mėnesių. Galimas šalutinis poveikis: skausmas injekcijos vietoje, nedidelis odos paraudimas. |
Lavomax (Tiloron) |
Pirmąsias dvi dienas vartojama po 125 mg vieną kartą per parą, o vėliau – po 125 mg kas antrą dieną. Vaistas turi imunomoduliacinį ir antivirusinį poveikį. Kai kuriems pacientams gali pasireikšti alergija vaisto sudedamosioms dalims. |
Solcoseryl |
Naudojamas intraveninėms infuzijoms su natrio chlorido tirpalu arba 5% gliukozės tirpalu. Dozę ir vartojimo dažnumą nustato gydantis gydytojas. Šalutinis poveikis yra labai retas, galimas nedidelis skausmas injekcijos vietoje. |
Terapijos apimtį nustato gydantis gydytojas, atsižvelgdamas į stemplės leukoplakijos formą, pažeidimų dydį ir ligos proceso vystymosi greitį. Vitaminas A geriamas per burną 3,4 % retinolio acetato arba 5,5 % retinolio palmitato aliejaus tirpalo pavidalu, po 10 lašų tris kartus per dieną 6–8 savaites. Gydymo kursas kartojamas kas 4–6 mėnesius.
Kineziterapijos gydymas
Fizioterapiniai metodai apima stemplės leukoplakijos zonų pašalinimą naudojant diatermokoaguliaciją arba kriodestrukciją. Diatermokoaguliacija atliekama su pertraukomis, kol hiperkeratozės zonos visiškai krešėja. Gijimo procesas trunka 1–1,5 savaitės.
Kriodestrukcija šiuo metu aktyviai taikoma kompleksinėje ikivėžinių būklių terapijoje. Procedūra praktiškai neturi kontraindikacijų, ją taip pat galima skirti pacientams, sergantiems sudėtingomis sisteminėmis patologijomis. Kriodestrukcijos metu kontaktinis užšaldymas gali būti naudojamas tose vietose, kurias sunku pasiekti chirurginiu būdu. Temperatūros poveikio indikatoriai yra 160–190 °C, trukmė – 1–1,5 minutės. Atšildymo laikotarpis yra apie tris minutes, gijimo laikotarpis – iki 10 dienų.
Fotodinaminis stemplės leukoplakijos pacientų gydymas laikomas vienu pažangiausių metodų. Jo metu patologiškai pakitusioms sritims taikomi fotosensibilizatoriai. Šviesos bangų, kurių ilgis tam tikras (atsižvelgiant į dažų absorbcijos ribą), poveikio metu vyksta molekulinė energijos koncentracija. Išsiskyrusi ji veikia molekulinio deguonies virsmą iš išorinės aplinkos į aktyvias nestabilias formas – ypač į singletinį deguonį, kuris gali sunaikinti mikrobines ląsteles. Tai gana nauja fizioterapinė technika, kuri dar nėra prieinama visose medicinos įstaigose.
Žolelių gydymas
Tradiciniai stemplės leukoplakijos gydymo metodai ne visada yra tinkami ir veiksmingi. Jų vartojimas leidžiamas tik gavus gydytojo patvirtinimą. Faktas yra tas, kad nesavalaikis ir neteisingas vaistinių augalų vartojimas gali pabloginti patologinio proceso eigą, sustiprinti esamas virškinimo trakto problemas ir sukelti komplikacijų.
Tuo tarpu šie liaudies receptai sėkmingiausiai naudojami stemplės leukoplakijai:
- Cūga. [ 13 ] Augalo žiedynai susmulkinami, laisvai supilami į pusės litro stiklainį iki viršaus, užpilami degtine ir uždaromi dangteliu. Laikyti šaldytuve tris savaites. Tada tinktūra filtruojama ir geriama pagal šią schemą: pirmą dieną imama 2 lašai tinktūros į 150 ml vandens, tada produkto dozė kasdien didinama po vieną lašą, kol pasiekiama 40 lašų vienai dozei. Po to produkto kiekis vėl sumažinamas iki pradinių 2 lašų.
- Pušų spyglių užpilas. Surinkite šviežius pušų spyglius, sudėkite juos į termosą ir užpilkite verdančiu vandeniu (130 g spyglių 500 ml verdančio vandens). Palaikykite 8 valandas (geriausia palikti per naktį). Tada perkoškite vaistą ir pradėkite vartoti, gerdami po porą gurkšnių per dieną keliais būdais. Patartina kiekvieną dieną ruošti šviežią užpilą.
- Morkų ir burokėlių sultys. Kasdien ruoškite ir gerkite šviežiai spaustų morkų ir burokėlių sulčių (maždaug santykiu 50:50) tuščiu skrandžiu, valandą prieš valgį, po 150 ml.
Tradicinė medicina geriausiai naudojama kaip tradicinių gydymo metodų papildymas. Neturėtumėte pasikliauti vien tradiciniais receptais, ypač kai kalbama apie pažengusias stemplės leukoplakijos stadijas.
Prevencija
Stemplės leukoplakijos prevencija apima rūkymo metimą, alkoholio vartojimą, aštraus ir rūgštaus maisto ribojimą mityboje, reguliarias higienines burnos ertmės valymo procedūras ir savalaikį bet kokių virškinamojo trakto patologijų gydymą. Išvardytas priemonių rinkinys papildomas ilgalaikiu vitamino A arba kitų vitaminų preparatų aliejaus tirpalo vartojimu:
- Aevit yra vitaminų A ir E aliejinių tirpalų kompleksas;
- „Asepta“ yra sudėtingas vitaminų, koralų kalcio, kofermento Q10 ir augalų ekstraktų derinys.
Vaistinių žolelių ekstraktai ir natūralios kilmės eteriniai aliejai teigiamai veikia burnos ertmės ir viso organizmo būklę. Rekomenduojama naudoti aukštos kokybės dantų pastas, pasižyminčias antibakteriniu poveikiu, kurios apsaugo gleivinę nuo patogeninių bakterijų ir neturi neigiamo poveikio naudingai mikroflorai.
Naudinga reguliariai skalauti burną ir gerti žolelių arbatas, pagamintas iš ramunėlių, šalavijų, medetkų ir kitų augalų, turinčių priešuždegiminių ir regeneruojančių savybių.
Šaltalankių ekstraktas ir pelargonijų eterinis aliejus laikomi puikiomis prevencinėmis priemonėmis. Šie produktai padeda palaikyti normalią stemplės gleivinės būklę, taip pat pasižymi gana stipriomis antiseptinėmis savybėmis.
Prognozė
Stemplės leukoplakijos gydymas atliekamas įvairiais metodais. Lengvais atvejais gali būti taikoma konservatyvi terapija, pagrįsta riebaluose tirpių vitaminų (ypač vitamino A) vartojimu, taip pat natūralios organizmo apsaugos stiprinimu. Pati patologijos eiga kiekvienam pacientui yra nenuspėjama ir individuali: kai kurie pacientai su pradine ligos stadija gyvena iki gyvenimo pabaigos, nesiskundžia diskomfortu ar būklės pablogėjimu. Kitiems pacientams plokščialąstelinis vėžys gali išsivystyti per metus.
Jei įtariama, kad konservatyvi terapija nėra veiksminga, gydytojas paskiria chirurginę intervenciją, pašalindamas patologinius židinius ir atlikdamas išsamų histologinį tyrimą.
Be gydymo piktybinės patologijos išsivystymo rizika žymiai padidėja. Štai kodėl stemplės leukoplakija priskiriama ikivėžinėms būklėms. Ypač pavojingas šiuo požiūriu yra opinis ir karpinis leukoplakijos tipas, taip pat patologijos plitimas į liežuvio sritį.

