
Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Pleuropneumonijos tipai
Medicinos ekspertas
Paskutinį kartą peržiūrėta: 04.07.2025
Pneumonija klasifikuojama pagal plaučių pažeidimo laipsnį. Jei uždegiminis procesas pažeidžia tik plaučių skiltis, neplinta į kraujagysles ir alveoles, kalbame apie pleuropneumoniją arba lobarinę pneumoniją – infekcinę ligą, kurią gali sukelti virusai, mikrobai ar grybeliai. Savo ruožtu yra įvairių pleuropneumonijos tipų, kuriuos gali nustatyti tik medicinos specialistas.
Šiandien yra nemažai pleuropneumonijų, kurios skiriasi tam tikrais požymiais. Tokia klasifikacija pirmiausia reikalinga optimaliam ligos gydymo pasirinkimui.
Formos
Įvairių tipų pleuropneumonija skirstoma remiantis klinikiniais, etiologiniais ir kitais požymiais. Pavyzdžiui, išskiriama aspiracinė, potrauminė, pooperacinė pleuropneumonija, taip pat virusinė, bakterinė, grybelinė ir kt. Panagrinėkime pagrindinius pleuropneumonijos tipus, jų požymius ir pagrindines charakteristikas.
Infekcinė pleuropneumonija
Daugelis pleuropneumonijos tipų skiriasi priklausomai nuo infekcinio agento. Infekcijos nustatymas yra būtinas, nes nuo to priklauso gydymo režimas, naudojami metodai ir vaistai. Infekcinė pleuropneumonija klasifikuojama taip:
- Virusinę pleuropneumoniją sukelia virusai ir ji gali būti netinkamo gripo ar ūminių kvėpavimo takų virusinių infekcijų gydymo arba negydymo komplikacija. Rečiau tai būna pirminė infekcija. Diagnostiškai sunku nustatyti virusą sergant pleuropneumonija, todėl gydymui dažniausiai skiriami plataus veikimo spektro antivirusiniai vaistai, taip pat įvairūs simptominiai vaistai.
- Mikoplazminė pneumonija atsiranda po to, kai specialus mikroorganizmo tipas, vadinamas mikoplazma, prasiskverbia į plaučių audinį. Ši liga dažniausiai registruojama vaikystėje ir paauglystėje. Ji gali vykti latentiškai, be specifinių simptomų, tačiau gerai reaguoja į gydymą antibakteriniais vaistais.
- Grybelinę pneumoniją ir pleuropneumoniją gali sukelti įvairios infekcijos, įskaitant grybelinius patogenus. Grybelinė pleuropneumonija diagnozuojama tik atlikus išsamią diagnozę, nes šios ligos klinikiniai simptomai paprastai būna silpni, požymiai neryškūs ir neaiškūs, dažnai neatitinka klasikinių mikrobų pažeidimo apraiškų. Ligą gali sukelti pelėsiniai grybeliai, Candida, endeminiai dimorfiniai grybeliai, pneumocistos. Dažniausiai „kaltininkas“ yra Candida albicans, taip pat aspergiliai arba pneumocistos – tai yra infekcija, kurios centre yra plaučių audinys. Patogenai gali patekti į kvėpavimo sistemą tiek iš išorinių židinių, tiek iš kitų žmogaus organizme esančių mikotinių židinių. Pavyzdžiui, Candida yra nuolatinis odos ir gleivinių mikrobiocenozės komponentas, tačiau tam tikromis aplinkybėmis ji gali suaktyvėti ir tapti patogenine: dėl to išsivysto pneumomikozė. Grybelinės infekcijos plaučiuose gydymas yra ilgalaikis, naudojant stiprų priešgrybelinį kursą.
- Aktinobacilozinę pleuropneumoniją sukelia Actinobacilos – gramneigiamos kapsulę formuojančios pleomorfinės lazdelės. Ši liga paveikia tik atrajotojus: galvijus, kiaules, rečiau – avis. Kiti gyvūnai ir žmonės yra atsparūs šiai infekcijai ir neserga. Anksčiau, iki 1983 m., ši liga buvo vadinama „hemophilus pleuropneumonia“: šiuo metu šis terminas laikomas pasenusiu, nes sukėlėjas, anksčiau priskirtas Haemophilus genčiai, dabar perkeltas į Actinobacillus gentį.
Kitas daugiausia veterinarinis terminas yra „užkrečiama pleuropneumonija“. Tai reiškia ypač užkrečiamą pneumonijos formą, kuri lengvai perduodama iš vieno gyvūno kitam ir sukelia plačiai paplitusią ligą. Sukėlėjas paprastai yra Mycoplasma mucoides. Gyvūnai, pasveikę nuo užkrečiamosios pleuropneumonijos, tampa imuniniai infekcijai.
Abscesuojanti pleuropneumonija
Kalbant apie abscesuojančią pleuropneumoniją, turime omenyje infekcinio pūlingo-nekrozinio plaučių pažeidimo židinių buvimą. Tai daugybiniai pūlingi-nekroziniai audinių irimo plotai, neturintys aiškios ribos su sveiku plaučių audiniu. Dėl būdingų destruktyvių procesų daugelis specialistų šią ligą vadina terminu „destruktyvi pleuropneumonija“.
Plaučiuose susidaro susiliejančio tipo audinių tirpimo zonos. Pagrindinis patologijos sukėlėjas laikomas Staphylococcus aureus, tačiau taip pat yra Klebsiella ir kitų enterobakterijų, taip pat hemolizinio streptokoko, pneumokoko ir anaerobinių mikrobų pažeidimų.
Dažniausia abscesuojančios pleuropneumonijos išsivystymo priežastis laikoma burnos ir ryklės sekretų aspiracija ir pūlingos infekcijos židinių buvimas kūno viduje, greta limfinių ir kraujagyslių.
Ligos simptomai yra panašūs į bendrosios pneumonijos simptomus.
Bendruomenėje įgyta pleuropneumonija
Bendruomenėje įgyta pleuropneumonija yra vienas iš uždegiminių plaučių procesų tipų, kai infekcinis agentas patenka į kvėpavimo sistemą ne ligoninėje ar kitoje medicinos ir prevencijos įstaigoje. Ši pleuropneumonijos forma gali būti bakterinė arba virusinė, o perdavimo būdas yra oru.
Daugumai pacientų uždegiminė reakcija sukeliama po negydytos ūminės kvėpavimo takų virusinės infekcijos ar gripo, tracheito ar bronchito.
Patogenas į plaučius patenka žemyn – iš viršutinių kvėpavimo takų. Jei imuninė gynyba susilpnėjusi, organizmui sunku įveikti naujus uždegimo židinius. Dėl to infekcija įsitvirtina plaučių audinyje ir išsivysto ūminė pleuropneumonija.
Dažnai pacientams, sergantiems bendruomenėje įgyta pleuropneumonija, jau yra įvairių lėtinių kvėpavimo takų procesų, tokių kaip lėtinis bronchitas. Liga suaktyvėja, kai susidaro tam tikros sąlygos, kai nusilpsta imuninė sistema. Jei gydymas atidėliojamas arba ignoruojamas, gali išsivystyti pleuropneumonija.
Hipostazinė pneumonija
Ypatinga ligos forma yra hipostatinė pleuropneumonija, kuri daugiausia yra antrinė. Dažniausiai liga išsivysto dėl ilgalaikės kraujotakos stagnacijos smulkiojoje kraujotakos sistemoje, kuri turėtų užtikrinti plaučių audinio trofizmą. Sutrikusi kraujotaka lemia intoksikacijos produktų kaupimąsi plaučiuose. Susidaro klampūs skrepliai, kuriuose aktyviai dauginasi mikroorganizmai – dažniausiai streptokokai ir stafilokokai, o tai sukelia naują uždegiminį procesą.
Hipostazinė arba stazinė pleuropneumonija dažniausiai pasireiškia pacientams, kurie ilgą laiką guli ir dėl traumų ar somatinių patologijų negali judėti bei gyventi normalų gyvenimą. Taigi, pirminės ligos gali būti širdies priepuoliai, insultai, diabetas, onkopatologijos ir kt. Ilgalaikė horizontali padėtis pablogina kraujotaką ir sukelia audinių užgulimą.
Pleuropneumonijos tipai priklausomai nuo pažeidimo masto
Dešinysis plautis yra padalintas į tris skiltis, kairysis – į dvi. Savo ruožtu kiekviena skiltis yra padalinta į segmentus – parenchimines zonas, kurias ventiliuoja segmentinis bronchas ir tam tikra plaučių arterijos šaka.
Kai uždegiminė reakcija lokalizuojasi vienoje plaučių skiltyje, tai vadinama lobarine pleuropneumonija, o abiejose skiltyse – bilobarine pleuropneumonija. Taip pat skiriama vienpusė ir dvipusė lobarinė pleuropneumonija. Klinikinis vaizdas ir gydymo priemonės yra panašios į kitų ligos tipų.
Be to, specialistai nustatė šiuos lobarinės patologijos tipus:
- segmentinė pleuropneumonija – pasireiškianti vieno plaučių skilties segmento pažeidimu;
- polisegmentinė pleuropneumonija - rodo kelių lobarinių segmentų pažeidimą vienu metu;
- Viršutinės skilties pleuropneumonija gali būti dešinės arba kairės pusės ir rodo viršutinės plaučių skilties pažeidimą;
- apatinės skilties pleuropneumonija taip pat gali būti dešinės arba kairės pusės, priklausomai nuo patologinio proceso lokalizacijos;
- vidurinės skilties pleuropneumonija yra uždegiminis procesas dešiniojo plaučio vidurinėje skiltyje (kairiame plautyje vidurinės skilties nėra);
- totalinis – atsiranda pažeidus visą plaučių lauką (visas tiek dešiniojo, tiek kairiojo plaučių skiltis);
- subtotalinė pleuropneumonija - šiai formai būdingas abiejų vieno plaučių skilčių pažeidimas;
- židininė pleuropneumonija rodo aiškią uždegiminio židinio lokalizaciją, neplintant į netoliese esančius audinius;
- subpleurinė pleuropneumonija yra uždegiminis procesas, lokalizuotas plaučių subpleurinėje srityje;
- bazinė pleuropneumonija – jai būdinga uždegiminė reakcija apatinėje plaučių dalyje.
Ši klasifikacija pagrįsta uždegiminės reakcijos mastu. Simptomų sunkumas priklauso nuo pažeidimo masto: kuo didesnis uždegimas, tuo gilesnis ir ryškesnis klinikinis vaizdas. [ 1 ]
Susiliejusi pleuropneumonija
Susiliejusios pleuropneumonijos formos atveju skausmingi sutrikimai vienu metu paveikia kelias plaučių sritis arba net plaučių skiltį. Pažeistoje pusėje yra ryškus kvėpavimo proceso atsilikimas, sustiprėja kvėpavimo nepakankamumo simptomai (dusulys, cianozė).
Susiliejusi pleuropneumonija pasižymi infiltraciniais pokyčiais, kurių fone yra suspaustos infiltracinės zonos ir (arba) destruktyvios ertmės. Terminas „susiliejusi“ reiškia kelių ar pavienių mažų patologinių židinių susiliejimą į didesnes formacijas. Atsižvelgiant į šį pleuropneumonijos vystymosi ypatumą, specialistai ją laiko gana unikalia plaučių uždegiminio proceso forma.
Komplikacijos ir pasekmės
Jei gydymo priemonės buvo paskirtos laiku ir pats gydymas buvo kompetentingas, pleuropneumonijos eiga paprastai praranda tipišką cikliškumą ir nutrūksta pradiniame vystymosi etape.
Jei sutrinka eksudato rezorbcijos procesas, išsivysto pleuropneumonijos komplikacijos. Kai kuriais atvejais patologiniame židinyje auga jungiamasis audinys: atsiranda karnifikacija, po kurios seka plaučių cirozė. Kai kuriems pacientams stebimi pūlingi procesai su audinių irimu (tirpimu), o pleuropneumonija išsivysto į plaučių abscesą arba gangreną.
Sergant pleuropneumonija, pasireiškia sausoji pleurito forma su fibrininiu sluoksniu ir sąaugų susidarymu. Limfogeninis infekcijos plitimas sukelia pūlingą mediastinitą ir perikarditą. Jei mikrobai plinta per kraujotakos sistemą, tada
Metastaziniai pūlingi židiniai smegenyse ir kituose organuose bei audiniuose: vystosi pūlingas meningitas, peritonitas, ūminis polipozinis-opinis arba opinis endokarditas, prasideda pūlingas artritas.
Pacientai dažnai nerimauja, kodėl vartojant antibiotikus nuo pleuropneumonijos nekrenta temperatūra: ar tai galėtų rodyti komplikacijų vystymąsi? Sergant pleuropneumonija, temperatūra paprastai svyruoja 37–38 °C ribose. Taikant antibiotikų terapiją, aukšta temperatūra gali išlikti 2–3 dienas, o esant abipusiam patologiniam procesui – iki 10–14 dienų (neviršijant 38 °C). Jei temperatūra viršija 39–40 °C ribą, tai rodo padidėjusią uždegiminę reakciją ir organizmo gebėjimo kovoti su patogenu praradimą. Tokioje situacijoje gydytojas turėtų nedelsdamas peržiūrėti gydymą ir, galbūt, pakeisti antibiotiką. [ 2 ]
Diagnostika pleuropneumonijos
Paciento, įtariamo pleuropneumonija, tyrimas atliekamas pagal individualų gydytojo sudarytą planą. Paprastai šis planas apima:
Bendri kraujo, šlapimo, skreplių tyrimai, kraujo biochemija (bendro baltymo nustatymas, baltymų elektroforezė, bilirubino ir fibrinogeno kiekio nustatymas);
Skreplių pasėlis nustatant bakterijų floros jautrumą antibiotikų terapijai;
EKG.
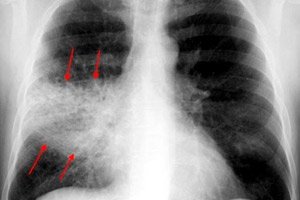
Krūtinės ląstos rentgenograma beveik visada yra pagrindinis visų tipų pleuropneumonijos diagnostikos metodas. Tyrimas atliekamas dviem projekcijomis:
- atoslūgio metu stebimas plaučių modelio intensyvėjimas ir praturtėjimas, kurį paaiškina audinių hiperemija;
- skaidrumo laipsnis yra normalus arba šiek tiek sumažėjęs;
- yra vienodas šešėlis, o plaučių šaknis yra šiek tiek išplėsta paveiktoje pusėje;
- jei patologinė reakcija lokalizuota apatinės skilties sektoriuje, stebimas sumažėjęs atitinkamo diafragminio kupolo poslinkis;
- Hepatizacijos stadijoje nustatomas ryškus plaučių audinio skaidrumo sumažėjimas (atsižvelgiant į paveiktą zoną);
- pažeista plaučių sritis yra normalaus dydžio arba šiek tiek padidėjusi;
- šešėlio intensyvumas šiek tiek didėja periferijos link;
- vidurinėse tamsėjimo zonose randamos pašviesėjimo sritys;
- plaučių šaknis pažeistoje pusėje yra išplėsta ir turi vienodą šešėlį;
- stebimas gretimos pleuros sutankinimas;
- skiriamosios gebos stadijoje sumažėja patologiškai pakitusios zonos šešėlio intensyvumas;
- suskaidytas šešėlis sumažėja, plaučių šaknis išsiplečia.
Įtarus pleuropneumoniją, geriau atlikti pilną rentgeno tyrimą, o ne standartinę fluorografiją, kuri laikoma prevenciniu, o ne terapiniu ir diagnostiniu metodu. Fluorografijos metu pneumonija ne visada tinkamai atsekama, nes tai priklauso tiek nuo patologinio proceso sunkumo, tiek nuo audinių, per kuriuos prasiskverbia rentgeno spinduliai, būklės ir tankio. Fluorografijos pagalba galima iš anksto užkirsti kelią lėtinės pneumonijos išsivystymui, apsisaugoti nuo netipiškos uždegiminio proceso eigos, tačiau ši procedūra neleidžia pastebėti uždegimo lokalizacijos ir įvertinti proceso sudėtingumo laipsnio.
Pacientams, sergantiems bet kokio tipo pleuropneumonija, rekomenduojama ištirti išorinę kvėpavimo funkciją, o jei reikia, atlikti pleuros punkciją.
Daugiaspiralinė KT skiriama šiais atvejais:
- jei yra akivaizdžių pleuropneumonijos klinikinių simptomų, tačiau rentgeno nuotraukoje nėra tipinių nukrypimų;
- jei diagnozuojant pleuropneumoniją nustatomi netipiniai sutrikimai, tokie kaip obstrukcinė atelektazė, abscesas ar plaučių infarktas;
- pasikartojančios pleuropneumonijos atveju, jei toje pačioje plaučių srityje aptinkami patologiniai infiltratai;
- užsitęsusios pleuropneumonijos atveju, jei patologiniai infiltratai neišnyksta per mėnesį.
Papildoma instrumentinė diagnostika gali apimti fibroskopiją, transtorakalinę biopsiją ir transtrachėjinę aspiraciją. Pleuritas ir galimybė saugiai atlikti pleuros punkciją yra pleuros skysčio tyrimo indikacija. [ 3 ]
Kiekviename pleuropneumonijos etape atliekama privaloma auskultacija:
- potvynio stadijoje pastebimas vezikulinio kvėpavimo ir krepitacijos silpnumas;
- hepatizacijos stadijoje galima išgirsti aiškų smulkių burbuliukų švokštimą, padidėjusį bronchofoniją;
- Krepitacija taip pat yra ir skiriamojoje stadijoje.
Diferencialinė diagnostika
Skirtingi pleuropneumonijos tipai paprastai diferencijuojami nuo tuberkuliozinės bronchopneumonijos (kazeozinės pneumonijos). Tokia diagnostika ypač sudėtinga tais atvejais, kai pleuropneumonija pažeidžia viršutines skiltis, o tuberkuliozė – apatines: faktas yra tas, kad pradinėje stadijoje tuberkuliozė neatsiranda kaip mikobakterijos skrepliuose, o šių patologijų klinikiniai ir radiologiniai požymiai yra labai panašūs. Kartais galima teisingai diagnozuoti tuberkuliozę, jei yra tipiškas ankstyvas ligos pradžia: ankstyvas silpnumas, padidėjęs prakaitavimas, nuolatinis nemotyvuotas nuovargis. Pleuropneumonijai būdingas ūmus simptomų išsivystymas, įskaitant staigų temperatūros padidėjimą, krūtinės skausmą, kosulį su skrepliais. Kalbant apie tuberkuliozinį infiltratą, jis skiriasi nuo pleuropneumoninio tuo, kad turi aiškius kontūrus.
Kraujo tyrimai pacientams, sergantiems tuberkulioze, rodo leukopeniją limfocitozės fone, o reikšminga leukocitozė ir pagreitėjusi ESR būdingi pleuropneumonijai.
Kitas tuberkuliozės patvirtinimas laikomas tuberkulino tyrimais (+).
Įvairūs pleuropneumonijos tipai taip pat skiriasi nuo bronchogeninio vėžio ir smulkių šakų plaučių embolijos.

