
Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Arterioveninė malformacija
Medicinos ekspertas
Paskutinį kartą peržiūrėta: 04.07.2025
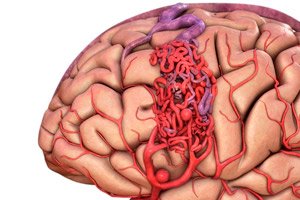
Arterioveninė malformacija yra įgimtas kraujagyslių vystymosi defektas, kuriam būdingas nenormalus arterioveninių anastomozių tinklas. Dažniausiai arterioveninės malformacijos yra užpakalinėje kaukolės duobėje ir turi gana tipišką struktūrą – vieną ar dvi tikras arterijas, AVM raizginį ir vieną drenuojančią veną.
 [ 1 ]
[ 1 ]
Priežastys arterioveninė malformacija
Priežastys, galinčios sukelti AVM, nėra iki galo suprantamos, tačiau manoma, kad jos gali būti susijusios su genetiniais ir aplinkos veiksniais. Štai keletas galimų priežasčių, kurios gali būti susijusios su AVM vystymusi:
- Genetiniai veiksniai: Tyrimai parodė, kad kai kuriems pacientams, sergantiems AVM, ši būklė yra būdinga šeimos anamnezei. Genetinės mutacijos gali turėti įtakos kraujagyslių anomalijos formavimuisi.
- Įgimti defektai: Įgimtos kraujagyslių anomalijos gali išsivystyti embriono vystymosi metu. Jos gali būti dėl smegenų kraujagyslių audinių vystymosi klaidų.
- Aplinkos veiksniai: Kai kurie tyrimai parodė ryšį tarp AVM ir tam tikrų aplinkos veiksnių, tokių kaip radiacija ar toksinis poveikis nėštumo metu. Tačiau šie ryšiai ne visada patvirtinami ir nepaaiškina visų AVM atvejų.
- Regioniniai veiksniai: Kai kuriais atvejais AVM gali būti susijęs su tam tikromis geografinėmis vietovėmis ar etninėmis grupėmis, tačiau šias asociacijas reikia toliau tirti.
Be šių veiksnių, galinčių turėti įtakos AVM vystymuisi, svarbu atkreipti dėmesį, kad tai yra įgimta būklė ir paprastai nustatoma gimimo metu arba ankstyvoje vaikystėje, nors simptomai gali pasireikšti ir vėliau gyvenime. Norint tiksliai suprasti AVM vystymosi priežastis ir mechanizmus, reikia atlikti tolesnius tyrimus.
Pathogenesis
Pavojingiausias yra malformacijos sienelių plyšimas, kurį lydi savaiminis intrakranijinis kraujavimas. Taip atsitinka dėl to, kad malformacijos kraujagyslėse, veikiamos slėgio arti arterinio, cirkuliuoja mišrus kraujas. Ir natūraliai didelis slėgis veda prie degeneraciškai pakitusių kraujagyslių išsitempimo, jų tūrio padidėjimo ir sienelės plonėjimo. Galiausiai plyšimas įvyksta ploniausioje vietoje. Remiantis statistiniais duomenimis, tai įvyksta 42–60 % pacientų, sergančių AVM. Mirtingumas po pirmojo AVM plyšimo siekia 12–15 %. Likusioms pacientėms kraujavimas gali kartotis be jokio periodiškumo. Stebėjome pacientą, kuriam per 8 metus buvo vienuolika savaiminių intrakranijinių kraujavimų. Tokia santykinai „gerybinė“ AVM plyšimo eiga, palyginti su arterinių aneurizmų plyšimu, paaiškinama hemodinaminių sutrikimų, atsirandančių po plyšimo, ypatumais. Yra žinoma, kad arterinės aneurizmos plyšimas dažniausiai sukelia subarachnoidinę kraujavimą (SAH) ir angiospazmo atsiradimą, kuris per pirmąsias minutes yra apsauginio pobūdžio, padedantis greitai sustabdyti kraujavimą, tačiau vėliau kelia didelį pavojų paciento gyvybei.
Būtent angiospazmas, sukeliantis smegenų išemiją ir edemą, lemia paciento būklės sunkumą ir prognozę. Priešingai, aferentinių arterijų angiospazmas, priešingai, pagerina smegenų aprūpinimą krauju dėl sumažėjusio arterioveninio išsiskyrimo. Plyšus AVM, dažniau susidaro intracerebrinės ir subduralinės hematomos. Kraujo proveržis į subarachnoidines cisternas yra antrinis. Kraujavimas iš plyšusios AVM sienelės sustoja greičiau, nes kraujospūdis joje yra mažesnis nei pagrindinėse arterijose, o sienelė yra jautresnė išsiliejusio kraujo spaudimui. Natūralu, kad tai ne visada pacientui baigiasi gerai. Pavojingiausi AVM plyšimai yra šalia smegenų skilvelių, poodiniuose ganglijuose ir smegenų kamiene. Aferentinių arterijų angiospazmas šioje situacijoje padeda sustabdyti kraujavimą.
Lemiamas AVM plyšimo patogenezės veiksnys yra išsiliejusio kraujo tūris ir hematomos lokalizacija. Pusrutulio intracerebrinės hematomos, net ir iki 60 cm3 tūrio , progresuoja gana palankiai. Jos gali sukelti sunkius židininius neurologinius sutrikimus, tačiau retai sukelia sunkius gyvybinius sutrikimus. Hematomos plyšimas į smegenų skilvelius žymiai pablogina prognozę. Viena vertus, kraujas, dirgindamas skilvelių ependimą, padidina smegenų skysčio gamybą, kita vertus, paveikdamas skilvelio dugną, sukelia sunkius pagumburyje esančių gyvybinių centrų funkcijų sutrikimus. Kraujo išplitimas po visą skilvelių sistemą sukelia pastarųjų tamponadą, kuri savaime nesuderinama su gyvybe.
Į subarachnoidines cisternas patekęs kraujas taip pat sutrikdo smegenų skysčio cirkuliaciją, todėl smegenų skysčiui sunku pasiekti krauju užblokuotas pakchiono granuliacijas. Dėl to sulėtėja smegenų skysčio rezorbcija ir gali išsivystyti ūminė smegenų skysčio hipertenzija, po kurios gali pasireikšti vidinė ir išorinė hidrocefalija. Dėl išsiliejusio kraujo susiformavusių elementų irimo susidaro daug toksinių medžiagų, kurių dauguma turi vazoaktyvų poveikį. Viena vertus, tai sukelia mažųjų prieširdinių arterijų vazokonstrikciją, kita vertus, padidina kapiliarų pralaidumą. Kraujo skilimo produktai taip pat veikia nervų ląsteles, keisdami jų biocheminius procesus ir sutrikdydami ląstelių membranų pralaidumą. Visų pirma, pasikeičia kalio-natrio siurblio funkcija ir kalis pradeda palikti ląstelę, o jo vietą skuba užimti natrio katijonas, kuris yra keturis kartus hidrofiliškesnis už kalį.
Tai pirmiausia sukelia tarpląstelinę edemą kraujavimo srityje, o vėliau – ląstelių patinimą. Hipoksija taip pat prisideda prie edemos išsivystymo, kuri neišvengiamai prisijungia dėl hematomos suspaustų smegenų kraujagyslių ir padidėjusio smegenų skysčio slėgio, apie ką jau minėta. Smegenų diencefalinių dalių disfunkcija ir, svarbiausia, vandens ir elektrolitų pusiausvyros reguliavimas sukelia skysčių susilaikymą organizme, kalio netekimą, o tai taip pat padidina smegenų edemą. AVM plyšimo patogenezė neapsiriboja smegenų sutrikimais. Ne mažiau pavojingos yra ekstrasmegeninės komplikacijos. Visų pirma, tai smegenų sindromas, kuris elektrokardiogramoje gali imituoti ūminį koronarinį nepakankamumą.
Pacientams, sergantiems intracerebriniais kraujavimais, gana greitai išsivysto plaučių uždegimas ir kvėpavimo nepakankamumas. Be to, bakterinė flora vaidina antrinį vaidmenį. Pagrindinis poveikis yra centrinis poveikis plaučiams, kurį sudaro išplitęs bronchų spazmas, padidėjusi skreplių ir gleivių gamyba, plaučių parenchimos išemija dėl išplitusio mažų plaučių arterijų spazmo, kuris greitai sukelia distrofinius sutrikimus, alveolių epitelio pleiskanojimą ir plaučių dujų mainų funkcijos sumažėjimą.
Jei tai lydi kosulio reflekso slopinimas, bulbarinio tipo kvėpavimo nepakankamumas, kyla rimta grėsmė paciento gyvybei. Daugeliu atvejų po to atsirandantis pūlingas trachiobronchitas sunkiai pasiduoda antibakteriniam gydymui ir pablogina kvėpavimo nepakankamumą, o tai iš karto paveikia smegenų hipoksijos padidėjimą. Taigi, išorinio kvėpavimo sutrikimas, net ir santykinai kompensuojant smegenų sutrikimus, gali baigtis mirtimi. Dažnai pacientai po komos atgauna sąmonę, bet vėliau miršta nuo didėjančio kvėpavimo nepakankamumo ir hipoksinės smegenų edemos.
Distrofiniai pokyčiai sparčiai vystosi ne tik plaučiuose, bet ir kepenyse, virškinamajame trakte, antinksčiuose ir inkstuose. Šlapimo takų infekcija ir pragulos, kurios sparčiai vystosi nesant geros paciento priežiūros, kelia grėsmę paciento gyvybei. Tačiau šių komplikacijų galima išvengti, jei gydytojai jas prisimena ir žino, kaip su jomis kovoti.
Apibendrinant AVM plyšimo patogenezės tyrimą, reikėtų pabrėžti, kad mirtingumas esant tokiems intrakranijiniams kraujavimams yra mažesnis nei plyšus arterinėms aneurizmoms ir hipertenziniams hemoraginiams insultams, nors siekia 12–15 %. AVM būdingi pasikartojantys, kartais daugybiniai kraujavimai su skirtingu periodiškumu, kurio neįmanoma numatyti. Esant nepalankiai pohemoraginio laikotarpio eigai, išvardyti patogeneziniai mechanizmai gali sukelti mirtiną baigtį.
Simptomai arterioveninė malformacija
Hemoraginis ligos tipas (50–70 % atvejų). Šiam tipui būdinga arterinė hipertenzija pacientui, mažas malformacijos mazgo dydis, jo nutekėjimas į giliąsias venas, gana dažna užpakalinės kaukolės duobės arterioveninė malformacija.
Hemoraginis tipas 50 % atvejų yra pirmasis arterioveninės malformacijos pasireiškimo simptomas, sukeliantis išsamius rezultatus 10–15 % pacientų ir negalią 20–30 % pacientų (N. Martin ir kt.). Metinė kraujavimo rizika pacientams, sergantiems arteriovenine malformacija, yra 1,5–3 %. Pakartotinio kraujavimo rizika per pirmuosius metus siekia 8 % ir didėja su amžiumi. Kraujavimas iš arterioveninės malformacijos yra 5–12 % visų motinų mirtingumo ir 23 % visų intrakranijinių kraujavimų nėščioms moterims priežastis. Subarachnoidinio kraujavimo vaizdas stebimas 52 % pacientų. 17 % pacientų pasireiškia sudėtingos kraujavimo formos: susidaro intracerebrinės (38 %), subduralinės (2 %) ir mišrios (13 %) hematomos, 47 % išsivysto skilvelių hemotamponada.
Torpidinis eigos tipas būdingas pacientams, sergantiems didelėmis arterioveninėmis malformacijomis, lokalizuotomis smegenų žievėje. Arterioveninę malformaciją krauju aprūpina vidurinės smegenų arterijos šakos.
Būdingiausi torpidinio tipo eigos simptomai yra konvulsinis sindromas (26–27 % pacientų, sergančių arteriovenine malformacija), klasteriniai galvos skausmai ir progresuojantis neurologinis deficitas, kaip ir smegenų auglių atveju.
Arterioveninių malformacijų klinikinių apraiškų variantai
Kaip jau minėta, dažniausias pirmasis AVM klinikinis pasireiškimas yra savaiminis intrakranijinis kraujavimas (40–60 % pacientų). Jis dažnai pasireiškia be jokių pirmtakų, esant visiškai sveikam žmogui. Provokuojantys momentai gali būti fizinis krūvis, stresinė situacija, neuropsichinė įtampa, didelių alkoholio dozių vartojimas ir kt. AVM plyšimo metu pacientai jaučia staigų aštrų galvos skausmą, panašų į smūgį ar plyšimą. Skausmas greitai sustiprėja, sukeldamas galvos svaigimą, pykinimą ir vėmimą.

Sąmonė gali būti prarasta per kelias minutes. Retais atvejais galvos skausmas gali būti lengvas, pacientai sąmonės nepraranda, tačiau jaučia, kaip silpnėja ir tirpsta galūnės (dažniausiai priešingoje kraujavimo pusėje), sutrinka kalba. 15 % atvejų kraujavimas pasireiškia kaip visavertis epilepsijos priepuolis, po kurio pacientai gali likti komos būsenoje.
Norint nustatyti AVM sukelto kraujavimo sunkumą, galima naudoti aukščiau pateiktą Hunt-Hess skalę su tam tikrais pakeitimais. Kadangi AVM sukelto kraujavimo simptomai gali būti labai įvairūs, židininiai neurologiniai simptomai gali vyrauti prieš bendruosius smegenų simptomus. Todėl pacientams, kurių sąmonės lygis yra I arba II skalės lygyje, gali pasireikšti sunkūs židininiai neurologiniai sutrikimai (hemiparezė, hemihipestezija, afazija, hemianopsija). Skirtingai nuo aneurizminių kraujavimų, AVM plyšimą lemia ne angiospazmo sunkumas ir paplitimas, o intracerebrinės hematomos tūris ir lokalizacija.
Meninginis sindromas išsivysto po kelių valandų, o jo sunkumas gali būti įvairus. Kraujospūdis paprastai pakyla, bet ne taip staigiai ir ne taip ilgai, kaip plyšus arterinei aneurizmai. Paprastai šis padidėjimas neviršija 30–40 mm Hg. Antrą ar trečią dieną atsiranda centrinės genezės hipertermija. Pacientų būklė natūraliai blogėja, nes padidėja smegenų edema ir sustiprėja išsiliejusio kraujo irimas. Tai tęsiasi iki 4–5 dienų. Esant palankiai eigai, po stabilizacijos 6–8 dieną, pacientų būklė pradeda gerėti. Židininių simptomų dinamika priklauso nuo hematomos lokalizacijos ir dydžio.
Esant kraujavimui funkciškai svarbiose smegenų srityse arba motorinių laidininkų irimui, netekties simptomai atsiranda iš karto ir išlieka ilgai be jokios dinamikos. Jei netekties simptomai neatsiranda iš karto, o stiprėja lygiagrečiai su smegenų edema, galima tikėtis, kad deficitas atsistatys per 2–3 savaites, kai edema visiškai regresuoja.
Klinikinis AVM plyšimo vaizdas yra gana įvairus ir priklauso nuo daugelio veiksnių, iš kurių pagrindiniai yra: kraujavimo tūris ir vieta, smegenų edemos reakcijos sunkumas ir smegenų kamieno struktūrų dalyvavimo procese laipsnis.
Arterioveninės malformacijos gali pasireikšti epileptiforminiais priepuoliais (30–40 %). Jų išsivystymo priežastis gali būti kraujotakos sutrikimai gretimose smegenų srityse dėl vagystės reiškinio. Be to, pati malformacija gali dirginti smegenų žievę, sukeldama epilepsijos iškrovas. Jau kalbėjome apie tam tikrus AVM tipus, aplink kuriuos išsivysto smegenų audinio gliozė, kuri taip pat dažnai pasireiškia epilepsijos priepuoliais.
Epilepsijos sindromas, kurį sukelia AVM buvimas, pasižymi be priežasties atsiradimu suaugus, dažnai visiškai nesant provokuojančio veiksnio. Traukuliai gali būti generalizuoti arba židininiai. Aiškaus židinio komponento buvimas epilepsijos priepuolio metu, kai nėra bendrų smegenų simptomų, turėtų paskatinti mintį apie galimą AVM. Net generalizuoti traukuliai, jei jie prasideda traukuliais daugiausia tose pačiose galūnėse, priverstinai pasukant galvą ir akis į vieną ar kitą pusę, dažnai yra AVM pasireiškimas. Rečiau pacientams pasireiškia nedideli traukuliai, tokie kaip absansai ar sąmonės prieblanda. Epilepsijos priepuolių dažnis ir periodiškumas gali skirtis: nuo pavienių iki pasikartojančių.
Formos
V. V. Lebedevas ir bendraautoriai, remdamiesi EKG duomenimis, nustatė tris cerebrokardo sindromo variantus:
- I tipas - automatizmo ir jaudrumo funkcijų pažeidimas (sinusinė tachikardija arba bradikardija, aritmija, prieširdžių virpėjimas);
- II tipas – repolarizacijos procesų pokyčiai, trumpalaikiai skilvelių komplekso galutinės fazės pokyčiai pagal išemijos tipą, miokardo pažeidimas su T bangos ir ST segmento padėties pokyčiais;
- III tipas – laidumo funkcijos sutrikimas (blokada, padidėjusio dešiniojo širdies krūvio požymiai). Šie EKG pokyčiai gali būti kombinuoti, o jų sunkumas koreliuoja su bendros pacientų būklės sunkumu.
Komplikacijos ir pasekmės
Arterioveninė malformacija (AVM) yra įgimta kraujagyslių anomalija, kai arterijos ir venos yra sujungtos be tarpinio kapiliarinio sluoksnio. AVM komplikacijos ir pasekmės gali būti rimtos ir priklausyti nuo konkretaus malformacijos dydžio, vietos ir savybių. Kai kurios iš jų:
- Insultas: Viena rimčiausių AVM komplikacijų yra insulto rizika. Dėl malformacijų gali atsirasti nenormalių kraujotakos takų, dėl kurių gali atsirasti kraujavimas smegenyse ir insultas. Insultas gali būti įvairaus sunkumo ir palikti likusių neurologinių deficitų.
- Epilepsija: AVM kai kuriems pacientams gali sukelti epilepsijos priepuolius, ypač jei malformacija yra tam tikrose smegenų srityse.
- Kraujavimas: malformacijos gali būti nenuspėjamos ir sukelti kraujavimą smegenyse. Tai gali būti gyvybei pavojinga komplikacija ir turėti rimtų pasekmių.
- Hidrocefalija: Jei AVM yra šalia smegenų skilvelių, tai gali sukelti hidrocefaliją, dėl kurios smegenyse gali kauptis papildomas skystis ir padidėti intrakranijinis slėgis.
- Neurologiniai sutrikimai: AVM gali pažeisti aplinkinius smegenų audinius ir sukelti įvairių neurologinių sutrikimų, įskaitant paralyžių, jutimo sutrikimus ir kalbos bei motorinės koordinacijos sutrikimus.
- Skausmas ir galvos skausmai: Pacientams, sergantiems AVM, gali pasireikšti lėtinis skausmas ir galvos skausmai, susiję su apsigimimu.
- Psichologinis poveikis: AVM komplikacijos gali turėti didelės įtakos pacientų psichologinei gerovei, įskaitant nerimą, depresiją ir stresą.
- Gyvenimo būdo apribojimai: Aptikus AVM, pacientams gali prireikti keisti gyvenimo būdą ir teikti rizikos valdymo rekomendacijas, įskaitant fizinio aktyvumo ir tam tikros veiklos ribojimą.
Diagnostika arterioveninė malformacija
Arterioveninės malformacijos (AVM) diagnozė paprastai apima įvairius vaizdinius tyrimus, siekiant patvirtinti malformacijos buvimą ir įvertinti jos charakteristikas. Pagrindiniai AVM diagnozavimo metodai yra šie:
- Magnetinio rezonanso angiografija (MRA): MRA yra vienas iš pagrindinių AVM diagnostikos metodų. Tai neinvazinis tyrimas, kurio metu naudojant magnetinius laukus ir radijo bangas vizualizuojama kraujagyslių struktūra ir kraujotaka smegenyse. MRA gali nustatyti AVM vietą, dydį ir formą.
- Skaitmeninė subtrakcinė angiografija (DSA): tai invazinė procedūra, kurios metu kontrastinė medžiaga suleidžiama tiesiai į kraujagysles per kateterį ir rentgeno spinduliai naudojami aukštos kokybės smegenų kraujagyslių vaizdams gauti. DSA leidžia išsamiau ištirti AVM struktūrą ir kraujotakos modelius.
- Kompiuterinė tomografija (KT): KT gali būti naudojama AVM aptikimui ir galimų komplikacijų, pvz., kraujavimo, įvertinimui. Prireikus vizualizacijai pagerinti gali būti naudojama kontrastinė medžiaga.
- Kraujagyslių dvipusis skenavimas (dupleksinis ultragarsas): šis metodas gali būti naudingas kaklo ir galvos kraujagyslėms tirti ir nustatyti su AVM susijusius kraujotakos sutrikimus.
- Magnetinio rezonanso spektroskopija (MRS): MRS gali suteikti informacijos apie audinių cheminę sudėtį AVM srityje ir atskleisti metabolinių pokyčių požymius.
- Echoencefalografija: tai ultragarsinis tyrimas, kuriuo galima įvertinti kraujotaką ir smegenų struktūrą.
- Kompiuterinės tomografijos angiografija (KTA): KTA sujungia KT ir angiografiją, kad būtų gauti trimačiai smegenų kraujagyslių vaizdai.
Diagnozavus AVM, svarbu atlikti išsamų malformacijos charakteristikų, tokių kaip jos dydis, forma ir sunkumas, įvertinimą. Tai padės nustatyti, ar reikalingas gydymas, ir geriausią gydymo būdą, įskaitant chirurginį pašalinimą, embolizaciją, spindulinę terapiją ar stebėjimą. Sprendimą gydyti AVM turėtų priimti pacientas ir sveikatos priežiūros komanda, atsižvelgdami į individualias kiekvieno atvejo aplinkybes.
Diferencialinė diagnostika
Arterioveninių malformacijų (AVM) diferencinė diagnostika gali būti svarbus žingsnis vertinant pacientą, turintį smegenų kraujagyslių pokyčių. AVM yra kraujagyslių sutrikimai, kai arterijos ir venos yra sujungtos be tarpinio kapiliarinio sluoksnio. Jos gali sukelti įvairių simptomų ir būklių, todėl norint tinkamai gydyti, svarbu jas atskirti nuo kitų kraujagyslių sutrikimų. Kai kurios būklės, kurioms gali prireikti diferencinės diagnostikos su AVM, yra šios:
- Insultas: Insultai gali imituoti AVM simptomus, ypač jei insultą sukelia kraujagyslių pokyčiai. Norint atskirti, gali prireikti smegenų kompiuterinės tomografijos (KT) arba magnetinio rezonanso tomografijos (MRT), kad būtų galima vizualizuoti kraujagyslių pokyčius.
- Hematoma: Hematomos, tokios kaip subdurinė arba epidurinė hematoma, gali imituoti AVM simptomus, ypač jei jas lydi galvos skausmas ir neurologiniai simptomai. KT arba MRT tyrimas gali padėti nustatyti simptomų priežastį.
- Smegenų augliai: smegenų augliai gali sukelti įvairių simptomų, kurie gali būti panašūs į AVM simptomus. Diagnozė gali apimti MRT su kontrastine medžiaga ir kitus vaizdinius tyrimus.
- Migrena: Migrena su aura gali imituoti AVM simptomus, tokius kaip regos sutrikimai ir galvos svaigimas. Anamnezė ir papildomi tyrimai gali padėti atskirti šiuos du simptomus.
- Smegenų vaskulitas: vaskulitas gali sukelti kraujagyslių uždegimą ir kraujagyslių sutrikimus, kurie gali imituoti AVM simptomus. Vaskulitui diagnozuoti gali būti naudojama biopsija arba angiografija.
- Venų trombozė: venų trombozės gali imituoti AVM simptomus, ypač jei sutrikęs veninis kraujo nutekėjimas iš smegenų. Papildomi tyrimai gali padėti nustatyti trombozę.
Tiksliai diferencinei AVM diagnozei nustatyti tyrimas apima išsamią klinikinę apžiūrą, neuroedukacinius metodus (KT, MRT, angiografija), kartais biopsiją ir kitas specializuotas procedūras, priklausomai nuo konkrečių simptomų ir aplinkybių.
Su kuo susisiekti?
Gydymas arterioveninė malformacija
Arterioveninės malformacijos (AVM) gydymas priklauso nuo jos dydžio, vietos, simptomų ir galimų komplikacijų. Kai kuriais atvejais AVM gali būti maža ir besimptomė, todėl aktyvaus gydymo gali nereikėti. Tačiau jei yra simptomų arba kraujavimo rizika, gydymas gali būti būtinas. Kai kurie AVM gydymo būdai:
- Chirurgija: Chirurginis AVM pašalinimas gali būti svarstomas tais atvejais, kai deformacija yra prieinamoje vietoje ir nėra sudėtinga. Chirurginis pašalinimas gali padėti išvengti kraujavimo rizikos ir sumažinti simptomus. Tai sudėtinga procedūra ir gali kelti pavojų, pavyzdžiui, pažeisti aplinkinius audinius ir nervus.
Atviros (transkranijinės) intervencijos:
- I etapas - aferentų krešėjimas;
- II etapas - arterioveninės malformacijos šerdies izoliacija;
- III etapas – eferento ligavimas ir koaguliacija bei arterioveninės malformacijos pašalinimas,
Endovaskulinės intervencijos:
- stacionarus maitinimo arterijų balioninis užsikimšimas – srautinė embolizacija (nekontroliuojama);
- laikino arba nuolatinio baliono užkimšimo ir srautinės embolizacijos derinys;
- Superselektyvi embolizacija.
Arterioveninė malformacija taip pat gydoma radiochirurginiu būdu (gama peiliu, kiberpeiliu, Li nac ir kt.).
- Embolizacija: embolizacija – tai procedūra, kurios metu į kraujagysles įterpiamos medicininės medžiagos arba klijai, siekiant blokuoti kraujo tekėjimą į AVM. Embolizacija gali būti naudojama kaip parengiamasis žingsnis prieš operaciją arba kaip savarankiškas gydymo būdas. Ji gali padėti sumažinti kraujavimą ir AVM dydį.
- Spindulinė terapija: Spindulinė terapija gali būti naudojama AVM gydymui, ypač tais atvejais, kai kiti gydymo būdai gali būti pernelyg rizikingi. Spindulinės terapijos tikslas – sumažinti AVM kraujavimą ir gali prireikti kelių seansų.
- Vaistai: Kai kuriais atvejais vaistai gali būti naudojami tokiems simptomams kaip skausmas ar mėšlungis sumažinti. Vaistai taip pat gali būti naudojami kraujospūdžiui kontroliuoti, siekiant sumažinti kraujavimo riziką.
- Stebėjimas ir simptomų valdymas: Kai kuriais atvejais, ypač jei AVM yra mažas ir nesukelia simptomų, gali būti nuspręsta tiesiog stebėti būklę ir valdyti simptomus pagal poreikį.
AVM gydymas turi būti individualizuotas kiekvienam pacientui, o sprendimas dėl metodo pasirinkimo priklauso nuo konkrečių aplinkybių. Svarbu aptarti visas gydymo galimybes su sveikatos priežiūros specialistu ir atlikti išsamų paciento įvertinimą, kad būtų nustatytas geriausias gydymo planas. Gydymo rezultatai gali būti sėkmingi, o pacientai gali pasiekti pagerėjimą arba visiškai pasveikti, tačiau kiekvienas atvejis yra unikalus.
Prognozė
Arterioveninės malformacijos (AVM) prognozė priklauso nuo kelių veiksnių, įskaitant jos dydį, vietą, simptomus, paciento amžių ir gydymo sėkmę. Svarbu prisiminti, kad AVM yra medicininė būklė, kuri skirtingiems pacientams gali pasireikšti skirtingai, o prognozė gali skirtis priklausomai nuo žmogaus. Štai keli bendri AVM prognozės aspektai:
- Kraujavimo rizika: pagrindinė AVM rizika yra kraujavimo (hemoragijos) smegenyse rizika. Maži AVM, kuriems kraujavimo rizika maža, gali turėti gerą prognozę ir nesukelti rimtų problemų. Tačiau dideli ir vidutinio dydžio AVM gali kelti didelę riziką.
- Simptomai: Su AVM susiję simptomai, tokie kaip galvos skausmai, traukuliai, paralyžius ar jutimo sutrikimai, gali turėti įtakos prognozei. Kai kuriais atvejais sėkmingas gydymas gali pagerinti arba pašalinti simptomus.
- Dydis ir vieta: AVM, esantys pavojingesnėse vietose, pavyzdžiui, giliai smegenyse arba šalia kritinių struktūrų, gali turėti blogesnę prognozę. Tačiau net ir daugelį didelių AVM galima sėkmingai gydyti.
- Gydymas: AVM gydymas gali apimti chirurginį pašalinimą, embolizaciją, spindulinę terapiją arba vaistus. Sėkmingas gydymas gali sumažinti kraujavimo riziką ir pagerinti prognozę.
- Amžius: Paciento amžius taip pat gali turėti įtakos prognozei. Vaikams ir jauniems suaugusiesiems prognozė dažnai būna geresnė nei vyresniems pacientams.
- Gretutinės ligos: Kitų sveikatos sutrikimų ar rizikos veiksnių, tokių kaip aukštas kraujospūdis ar kraujavimo sutrikimai, buvimas gali turėti įtakos AVM prognozei ir gydymui.
Svarbu pažymėti, kad AVM reikalauja atidaus medicininio stebėjimo ir gydymo. Sprendimą dėl gydymo metodo ir prognozės turėtų priimti kvalifikuoti neurochirurgai ir neuroradiologai, remdamiesi išsamiu kiekvieno individualaus atvejo įvertinimu.

